Gerinnungssystem
Die Blutgerinnung, auch Blutstillung oder Hämostase genannt, ist die Fähigkeit des Blutes, einen Abschluss einer Wunde herzustellen.
Aus den Blutgefäßen entnommenes Blut «gerinnt» innerhalb weniger Minuten spontan im Reagenzglas. Dabei geht das Blut unter Beteiligung geformter Elemente vom flüssigen Zustand in einen gallertartigen Zustand über. Die Eigenschaft des Blutes, außerhalb des Gefäßsystems zu gerinnen, ist ein äußerst lebenswichtiger Vorgang, dessen Bedeutung im Schutz des Körpers vor Verlust seiner Blutflüssigkeit liegt. Die Blutgerinnung hat mehrere Phasen
Inhaltsverzeichnis
1. Phase: Gefäßkonstriktion
Das Blutgefäß zieht sich zusammen. Dafür sorgen humorale Faktoren zusammen mit neuronalen Reflexen und lokal ausgelöste Krämpfen des Gefäßes. Das Gefäß schließt sich, soweit es möglich ist. Jetzt können sich hier Thrombozyten zusammenballen.
2. Phase: Primäre Hämostase durch Thrombozytenaggregation
Zunächst wird ein Wundpfropf allein aus den im Blut vorhandenen Thrombozyten erstellt:
Dazu werden sie durch wandständige Kollagenfasern, die in den Verletzungsbereich hineinragen, aktiviert. Die Aktivierung bedeutet, dass sie größer werden, dass sich aus ihrer Wand Ausläufer entwickeln und dass sie sich mit Hilfe einer Art Kleber an die Kollagenfasern anheften. Dabei aktivieren sie wiederum andere nahe Thrombozyten und entwickeln so einen Thrombozytenpropf, den sogenannte Primärthrombus.
Primärthrombus
Dieser Propf, der Primärthrombus, ist aber nicht in der Lage, die verletzte Gefäßstelle dauerhaft zu verschließen. Das ist auch gut so, denn sonst könnten zu schnell gebildeten kleine Propfe eine große Gefahr für den Kreislauf werden. Dieser Propf löst sich jetzt wieder langsam auf, denn er ist nur dafür da, kleinere Wunden sofort zu verschließen.
3. Phase: Sekundäre Hämostase durch Gerinnungsfaktoren
Das komplexe Gerinnungssystem sorgt dafür, dass eine vollständige Gerinnung nur dann stattfindet, wenn sie wirklich gebraucht wird.
Es wird zur gleichen Zeit, während der sich die komplexen Plättchenvorgänge abspielen, am Ort der Verletzung aktiviert. Sein deutlich langsamer ablaufende Prozess endet in der Ausbildung von Fibrinfäden, die den Wundpfropf netzartig durchspinnen und sich in der Regel auch in der näheren Umgebung des Pfropfes ablagern, wobei auch viele Erythrozyten mit eingeschlossen werden.
Seine endgültige Festigkeit erhält der Verschlusspfropf jetzt also erst durch die Kontraktion der mit ihren Pseudopodien untereinander sowie mit den Fibrinfäden «verfilzten» Thrombozyten.
An diesem Vorgang, der normalerweise 5 - 7 Minuten dauert (Gerinnungszeit), ist neben den Thrombozyten eine Vielzahl plastischer Faktoren beteiligt. Vor allem Prokoagulantien und Antikoagulantien arbeiten daran, wobei beim Aufbau des sogenannten Sekundärthrombus natürlich die Prokoagulantien die Oberhand behalten.
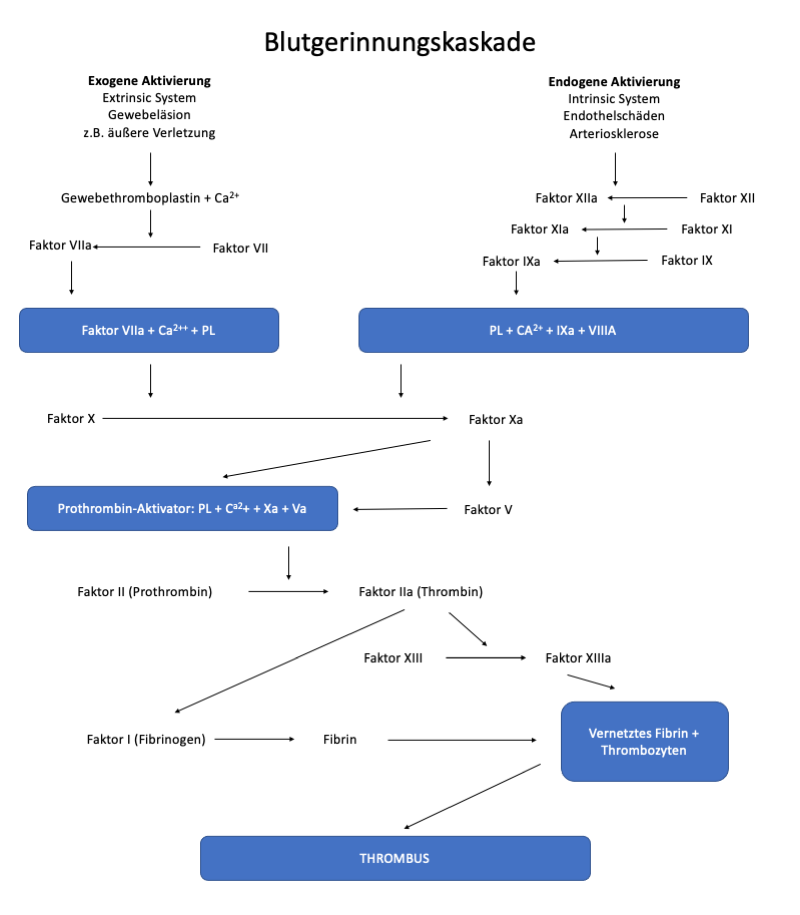
Gerinnungskaskade
Der eigentliche Gerinnungsprozess wird - wie die primäre Hämostase - durch die Gefäß- und Gewebsverletzung ausgelöst und auf zwei verschiedenen Wegen aktiviert:
- exogener oder extravaskulärer Weg (Extrinsic-System) - bei Gewebsverletzungen, schnelle Reaktion
- endogener oder intravasaler Weg (Intrinsic-System) - bei Verletzungen im Gefäß selbst, zum Beispiel Endothelveränderungen (Entzündungen, Arteriosklerose), langsame Reaktion
Auf dem exogenen Weg erfolgt die Aktivierung also sehr schnell (innerhalb von Sekunden), während der Aktivierungsprozess auf dem endogenen Weg über eine größere Zahl von Zwischenstufen abläuft und längere Zeit (Minuten) benötigt. An dem normalen Gerinnungsablauf sind in der Regel beide Systeme ineinandergreifend beteiligt. Durch die gemeinsame Endstufe der beiden aktivierenden Systeme wird schließlich Prothrombin (Faktor II) und unter Mitwirkung von Vitamin K das in der Leber gebildet wird, in Thrombin umgewandelt. Das so entstandene Thrombin ist ein Enzym, welches das gleichfalls in der Leber synthetisierte Fibrinogen (Faktor I) spaltet und damit die Bildung von Fibrin einleitet.
Die Gerinnungskaskade sieht graphisch folgendermaßen aus:
Weitere Informationen: